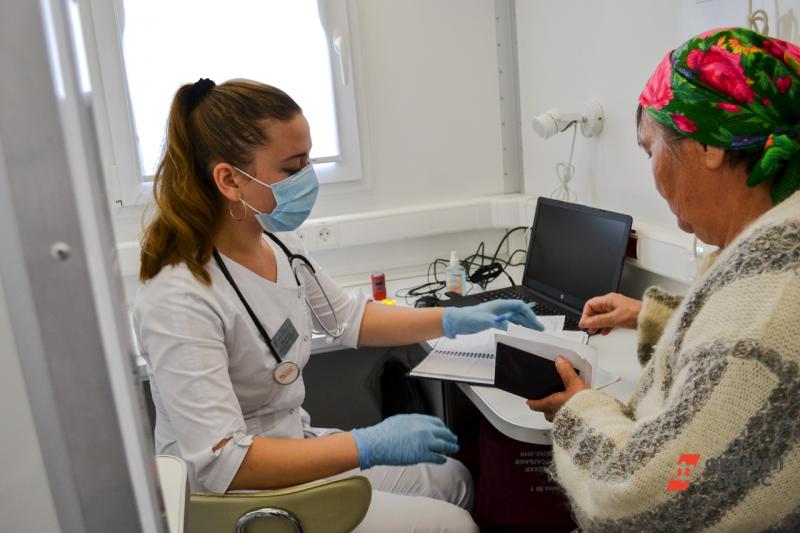
В сельских районах Тюменской области коронавирусом теперь тоже никого не удивишь. После единичных случаев заражения весной и летом число новых заболевших в селах стало расти с приходом осени. Как организована маршрутизация заболевших в глубинке и на какие слабые стороны указывают жители, узнавал «ФедералПресс».
Ситуация в деревнях
Коронавирус в сельских районах Тюменской области теперь совсем не редкость в отличие от периода первой волны. За последнюю неделю случаи COVID-19 не регистрировались только в восьми из 22 районов. Если исключить из списка Тюменский район (все-таки это пригород), то лидером по заболеваемости, по данным оперштаба, является Нижнетавдинский: 36,5 случая на 100 тысяч населения.
Тревожатся и во многих других районах. Пару недель назад в одном из сел Армизонского района приключилась история с пожилой женщиной. У нее поднялась высокая температура. После нескольких дней недомогания родные, напуганные новостями о коронавирусе, вызвали скорую. Спустя пять часов ожидания снова перезвонили в районную больницу, где посоветовали не ждать и вызвать фельдшера. Вот только доктор приезжает в маленькое село строго по определенным дням и часам. Людям пришлось ехать за врачом в райцентр, затем отвозить домой.
В группе местной газеты «Армизонский вестник» в социальной сети «ВКонтакте» по этому поводу появилась публикация, на которую живо отреагировали сельчане, мол, как же теперь быть. Подписчица Валерия Тищенко пожаловалась, например, что в райбольнице машины скорой помощи в аварийном состоянии: «Скоро будем ждать машину не пять часов, а 35».
Люди сетуют в том числе, что трудно дозвониться в больницу, что если температуру удалось сбить, то фельдшер уже не приедет, а человека отправят в «многочасовую кашляющую, сморкающуюся, чихающую очередь к терапевту». А до районной больницы еще нужно добраться.
Жители Большого Сорокино переживали по другому поводу: у них закрыли стационар районной больницы – здание перевели под моногоспиталь. В райцентре продолжает работать поликлиника, но узких специалистов крайне мало, да и дозвониться сложно, жалуется местная жительница Надежда Скоробогатова: «Что случится экстренного, и помощь может просто не успеть. До Ишима – 60 км, а если ехать из деревень, то все 100. Я понимаю: надо открывать моногоспитали, но не таким же способом, забрав стационар».

Марина Ожоганич из Упорово рассказывает, что простейшие рентген и флюорографию в местной больнице теперь тоже не сделать – приходится ехать за 40 км в Заводоуковск.
Чтобы успокоить население, на проблемные публикации в социальных сетях теперь отвечают даже главврачи районных больниц. К примеру, проявляют активность руководители областной больницы № 3 в Тобольске и районной больницы в Армизонском.
Доктор одной из районных больниц на условиях анонимности рассказал «ФедералПресс», что ситуация в некоторых районах и вправду непростая: скорых не хватает, а бывает, что и бригад на них нет, фельдшеры есть не в каждом селе, и на каждого такого врача приходится большое количество пациентов, часто – из разных населенных пунктов. И основная сложность в такой ситуации – расстояния. «Приходится слышать много негатива. Но разве врачи виноваты? На самом верху когда-то решили, что нужно оптимизироваться. Закрыли все, что можно и нельзя, сократили людей. А теперь экстренно машины покупают, здания перепрофилируют. Людям неудобства, а крайние часто врачи», – рассказывает сельский доктор.
Три уровня помощи
О том, что тюменская медицина столкнулась с серьезными трудностями, не раз признавали и доктора, и областное правительство. О «серьезной нагрузке» на здравоохранение говорил недавно и губернатор Александр Моор, передавая ключи от новых машин скорой помощи. Отметим, что всего осенью в службы поступит более 40 автомобилей. В частности, был обновлен автопарк в районных больницах. Добираться до пациентов и медучреждений там станет чуть проще.
Еще весной, когда в регионе начали открывать моногоспитали, в департаменте здравоохранения продумали маршрутизацию пациентов с коронавирусом и пневмониями. В целом, алгоритм действий одинаков и для городов, и для сельской местности. Но если в городах, особенно в областной столице, все ясно – там сосредоточены основные силы и ресурсы, то в сельской местности есть особенности. И связаны они прежде всего с удаленностью малых населенных пунктов от райцентров и, соответственно, моногоспиталей.
Напомним, в настоящее время в Тюменской области функционирует 18 инфекционных госпиталей. Они поделены на три уровня.
«Тяжелые пациенты с хроническими заболеваниями и большим поражением легких поступают в госпитали первого уровня, где есть отделения реанимации и интенсивной терапии, оснащенные по максимальному стандарту. В госпитали второго уровня, которые оснащены стационарной кислородной поддержкой, госпитализируют пациентов со средней степенью тяжести. Есть сегодня и госпитали третьего уровня, куда в том числе направляются пациенты после стабилизации состояния из других госпиталей, для долечивания, – когда еще рано говорить о переводе на амбулаторное наблюдение. Учреждения этого уровня также оборудованы кислородными станциями и переносными кислородными концентраторами для обеспечения кислородной поддержкой на этапе выздоровления», – пояснила «ФедералПресс» пресс-секретарь областного депздрава Александра Малыгина.

Она отметила, что в ситуации, когда принимается решение, куда направить сельчанина с коронавирусом, правило прикрепления к той или иной областной больнице не действует.
«Есть районы, которые закреплены за соседним моногоспиталем. Как, к примеру, Заводоуковский район относится к упоровскому госпиталю. А все остальные случаи распределяются по тяжести состояния пациентов и наличию мест», – уточнила Малыгина.
«Люди не могут дождаться первого звена – фельдшера»
Кроме приобретения машин скорой помощи, в Тюменской области для усиления фронта борьбы с коронавирусом производились многочисленные закупки оборудования, в том числе высокотехнологичного – компьютерных томографов. В ноябре по поручению Александра Моора было закуплено три аппарата КТ, которые поступят в разные больницы. Для районов покупают передвижные амбулатории, чтобы обслуживать население отдаленных населенных пунктов.
«По-хорошему нужно повсеместно возрождать и ФАПы. Их число сильно сократилось в ходе оптимизации. Из-за этого не во всех районах области покрытие медпомощью такое же, как, к примеру, в Нижнетавдинском районе (сеть новых ФАПов открылась там в течение года. – Прим. ред.). Да, в регионе продумана маршрутизация, но люди часто не могут дождаться самого первого звена – своего фельдшера. Просто потому, что он не может разорваться. А кадров на селе мало – редкие специалисты готовы работать там», – говорит доктор одной из районных больниц, пожелавший не называть своего имени.
«К сожалению, нынешнее состояние российского здравоохранения, нехватка врачей, среднего медперсонала, дефицит коечного фонда – это отражение и оптимизации прошлых лет, и того, что наша система здравоохранения хронически недофинансируется из государственных источников», – считает ректор Высшей школы организации и управления здравоохранением Гузель Улумбекова.
Эксперт отмечает, что российские власти тратят на здравоохранение 3,2 % от ВВП. Для сравнения: в новых странах Евросоюза (к примеру, Польше, Чехии, Венгрии) госрасходы составляют минимум 5 % от ВВП (данные 2019 года), а в старых странах Евросоюза – 9–10 %.
Что касается оптимизации, то, по мнению эксперта, в 2012 году в соответствии с указом президента было принято совершенно верное решение об увеличении оплаты труда медработников. Минфин, чтобы выполнить указ, привлек к работе экономистов.
«Все эти люди в глаза пациентам не смотрели, они не были организаторами здравоохранения, не понимали ключевых балансов этой системы. И эти эксперты пришли к выводу, что деньги на увеличение зарплат можно найти внутри системы здравоохранения. В итоге часть больниц закрыли, сократили скорую медпомощь, стационарные койки. В сельской местности больницы объединили с более крупными межмуниципальными центрами. В регионах начались сокращения врачей, которых и так не хватало», – констатирует Гузель Улумбекова.
Но при этом, обращает она внимание, «нас нельзя напрямую сравнивать с Европой»: у нас и здоровье населения хуже (поэтому, наоборот, нужны большие мощности системы здравоохранения), и расстояния больше (значит, медучреждения, хочешь – не хочешь, но нужно держать и содержать).
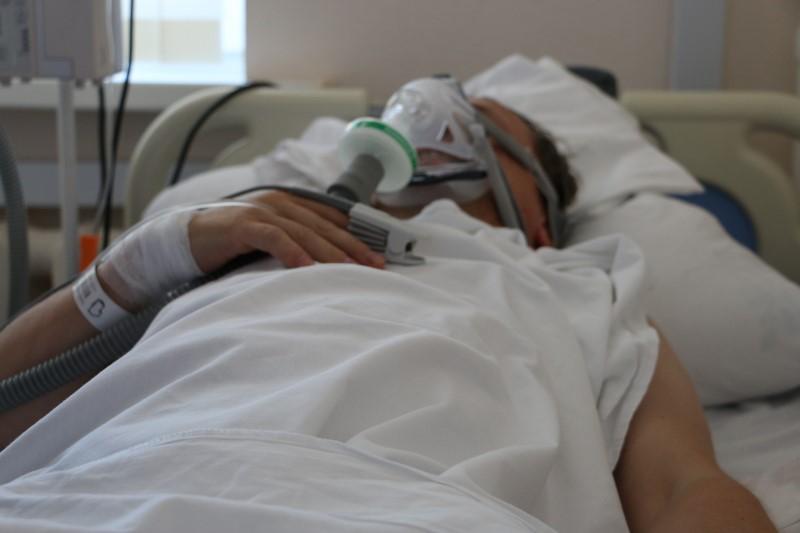
«Чтобы обеспечить доступность медицинской помощи населению,– считает Гузель Улумбекова,– сегодня в бюджет здравоохранения надо вплоть до 2024 года дополнительно вкладывать ежегодно по 500 млрд рублей по отношению к предыдущему году».
Фото: ФедералПресс / Елена Аталыкова, Полина Зиновьева, департамент здравоохранения Тюменской области; инфографика: ФедералПресс / Елена Майорова

Пандемия коронавируса